後勤支援
1997
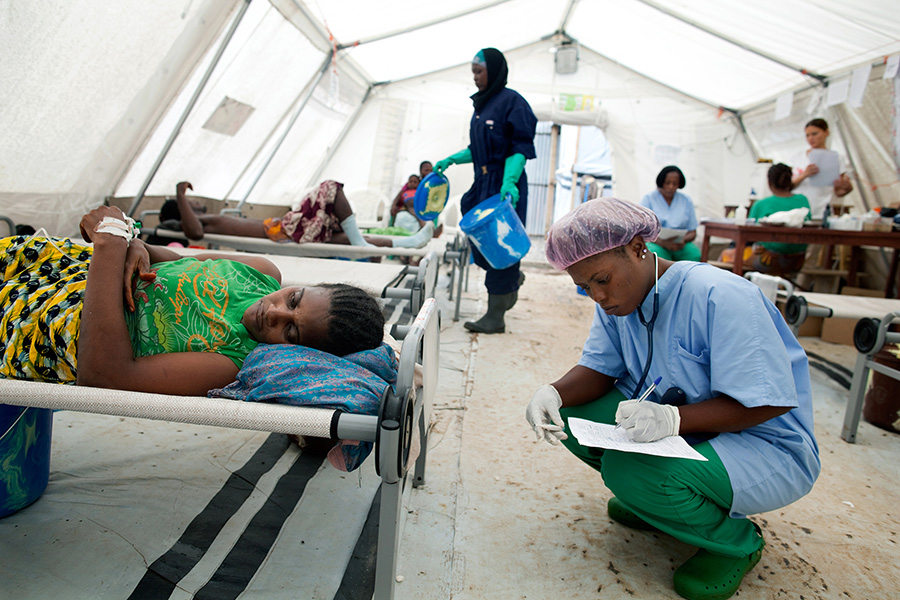
在塞拉利昂弗里敦(Freetown)馬貝拉區的馬貝拉霍亂治療中心裡,護士蘭博伊(Hawa Lamboi)為懷孕六個月的霍亂病人魯吉亞圖(Rugiatu)登記病歷。 (相片來源 ©️Holly Pickett)

扎伊爾(今剛果民主共和國)爆發霍亂
1994年7月,盧旺達發生種族滅絕和衝突,成千上萬的胡圖族難民開始逃離該國。人道主義行動紛紛開始,無國界醫生團隊加入行動,前往接壤盧旺達的國家工作,包括剛果民主共和國(前稱扎伊爾),為難民提供援助。
1997年4月,霍亂在扎伊爾基桑加尼(Kisangani)和烏本杜(Ubundu)三個臨時營地爆發,營地合共住了9萬名盧旺達難民。這次霍亂疫情造成的難民死亡率比以往的爆發還要高。
霍亂是一種急性腹瀉感染,患者通常是透過進食受霍亂弧菌污染的食物或飲用受污染的水而染病,接觸其他患者的糞便或嘔吐物也會導致感染。一般而言,霍亂症狀溫和,患者甚至沒有症狀,但病情也可以很嚴重,患者或會出現嚴重的水樣腹瀉、嘔吐和腿部痙攣。病人迅速流失體液,導致脫水和休克,如果未能及時得到治療,可以在數小時內死亡。
霍亂是易於治療的疾病,大多數病人只要及時服用口服補液鹽(ORS)便會康復。但如果不進行治療,嚴重霍亂的預後(prognosis)可以很差,死亡率可達50%,但只要得到充分護理,死亡率一般不高於1%。
挑戰:致命但可治癒的疾病

霍亂疫情控制的關鍵在於保持手部衞生、實行隔離、做好糞便管理和確保清潔水的供應,但如果資源非常有限,便很難做得到。這場疫情的其他挑戰還包括:
- 大多數霍亂患者嚴重營養不良,同時患有瘧疾或急性呼吸道疾病等疾病。
- 大部分死亡的病人都是在夜間發病,但是難民營內環境危險,無國界醫生的醫護人員不能於晚間留在營內。
- 霍亂治療中心(CTC)的醫護人員也患上霍亂,突顯切斷疾病傳播途徑的重要。
- 難民經常遭到身份不明武裝組織成員轉送到別處,霍亂控制措施被迫中斷。
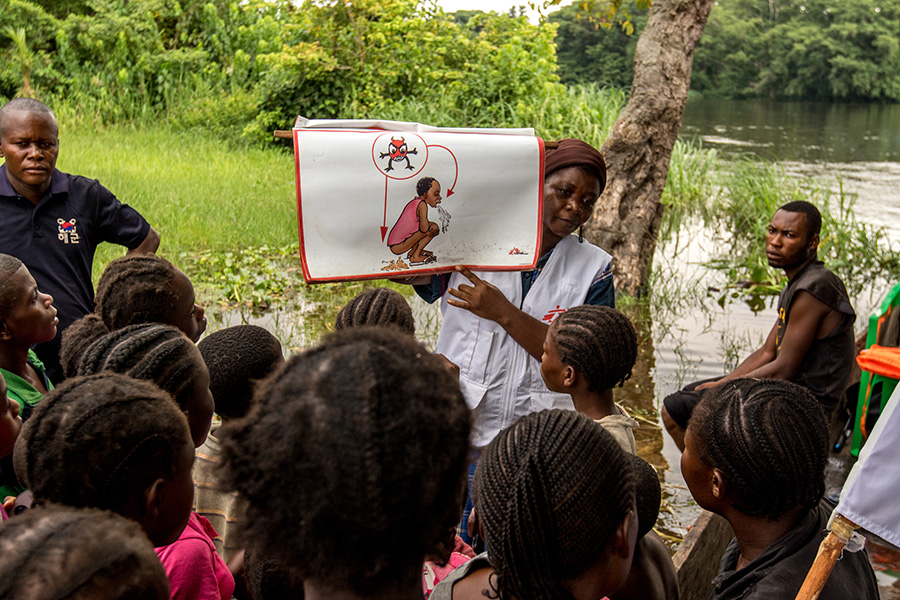
2016年6月2日,無國界醫生的健康推廣員坎約姆貝(Faida Kanyombe)向剛果河沿岸一個小村莊的居民宣傳有關霍亂的健康知識。 (相片來源 ©️Borja Ruiz Rodriguez/MSF)

應對:設立霍亂治療中心控制疫情

我們為了應付1997年的疫情,僱用了來自盧旺達的社區醫療工作者,他們熟悉營內盧旺達難民的情況,接著我們便著手為病人作識別和轉介。霍亂控制措施包括過濾難民營內的食水供應並作加氯處理,並進行健康教育,以及建造和維護廁所。無國界醫生在難民營建立了兩間轉診醫療中心和一間霍亂治療中心(CTC)。
霍亂治療中心是一間專門的隔離設施,旨在防止霍亂傳播。中心為大量病人提供醫療服務,同時把他們從可能傳播疾病的醫院設施隔離開來。霍亂治療中心通常都具備一般的設施(例如廁所、淋浴間、廚房、洗衣房、停屍間和廢物處理間)、庫存和資源(醫療和後勤區、供水和電力供應),並且每天24小時運作。無國界醫生完善了霍亂治療中心的設計,多年以來為全球各地應付霍亂疫情作出重大貢獻。
霍亂治療中心的主要組成部分包括消毒點、清潔水源、廁所、廢物管理、補液區(hydration)、康復區、物資和行政區。
2018年,無國界醫生為醫生、護士、實驗室技術人員、醫療輔助人員、水利衞生專家和後勤人員發佈了一份關於霍亂疫情管理的臨床指南。
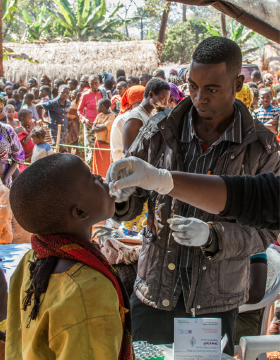
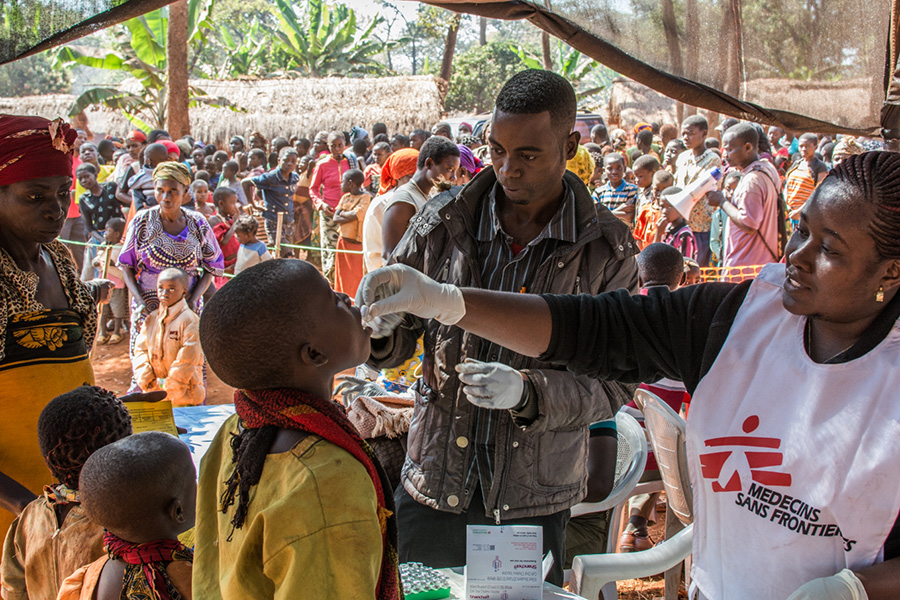
無國界醫生工作人員在坦桑尼亞的尼亞拉古蘇(Nyaragusu)難民營裡為一名男孩接種口服疫苗。組織為營內五萬六千名布隆迪難民展開口服霍亂疫苗接種運動。2015年5月中,霍亂在難民之間傳播,截至6月22日,坦桑尼亞呈報了約3,086宗感染個案,當中34人死亡。 (相片來源 ©️Erwan Rogard/MSF)

無國界醫生霍亂治療中心互動網站:http://ctc.msf.org/layout/tc